Глава 23. Гормоны, гормоноподобные и антигормональные вещества
Гормонами называются вещества, выделяемые в кровь железами внутренней секреции (эндокринными железами). К эндокринным железам относятся гипофиз, эпифиз, надпочечники, щитовидная, околощитовидные, поджелудочная, половые и вилочковая железы. Гормоны поступают в кровь в относительно малых количествах и во взаимодействии с нервной системой регулируют основные функции организма, оказывая каждый свое специфическое влияние на внутритканевые процессы.
Гормоны не служат для организма источником энергии и не используются в качестве пластического материала.
Железы внутренней секреции представляют собой единую эндокринную систему, отдельные звенья которой функционально связаны между собой и оказывают взаимное влияние друг на друга. Нарушение функции какой-либо одной из эндокринных желез оказывает влияние и на другие железы, вызывая тем самым сложную цепь эндокринных и других расстройств.
Основными типами эндокринных расстройств являются недостаточная и избыточная функции желез внутренней секреции.
Гормоны, как правило, не обладают видовой специфичностью. Гормоны одного вида животных, будучи введены в организм животных другого вида, выполняют свою функцию как собственные гормоны. Поэтому в качестве лечебных препаратов для человека пригодны гормоны, полученные из органов животных.
Очень многие гормоны получены синтетическим путем и они полностью заменяют природные продукты. Получены синтетические вещества негормональной природы, которые обладают таким же действием, как природные гормоны. Некоторые синтетические вещества по силе действия значительно превосходят природные.
Далее следует указать, что в настоящее время синтезирован целый ряд веществ, которые обладают антигормональным действием, т. е. являются антагонистами гормонов.
В настоящее время нужно считать доказанным, что гипофиз и надпочечники играют большую роль в мобилизации защитных механизмов в ответ на различные вредные влияния. В ответ на воздействие неблагоприятных факторов в организме возникает серия защитных реакций, обозначаемых как состояние чрезмерного напряжения (stress) или как «общий синдром адаптации» и имеющих несколько фаз: реакции тревоги, реакции защиты (стадия сопротивления)1 и стадии истощения. Возникновение и течение реакции адаптации тесно связаны с выделением определенных гормонов передней доли гипофиза и коры надпочечников.
1 (При повышенной реактивности защитных систем возникают чрезмерные по интенсивности ответные реакции, которые вызываеют ряд нарушений в организме. Эти нарушения называются болезнями адаптации.)
При эндокринных расстройствах в качестве лекарственных препаратов применяют гормоны, гормоноподобные средства и антигормональные вещества.
Следует иметь в виду, что в настоящее время гормоны и гормоноподобные вещества применяются не только при недостаточности функции той или иной железы внутренней секреции, но и при многих других заболеваниях.
В частности, гормональные лекарственные препараты широко используются при нарушениях обмена веществ, изменении функционального состояния органов и тканей, при необходимости повысить сопротивляемость организма тем или иным вредным воздействиям. Кроме того, некоторые гормональные препараты в сочетании с химиотерапевтическими препаратами используют для лечения инфекционных заболеваний.
Разберем вкратце функции отдельных эндокринных желез и связанные с ними лекарственные препараты.
Щитовидная железа
Щитовидная железа состоит из железистых пузырьков (фолликулов), отделенных друг от друга соединительнотканными перегородками. Внутренняя поверхность этих пузырьков выстлана эпителием. Полости пузырьков заполнены прозрачным содержимым, коллоидом, представляющим собой тиреоглобулин, который сек-ретируется клетками эпителия фолликулов. В щитовидной железе обнаружен ряд йодсодержащих веществ: дииодтирозин, трийодтиронин, тетрайодтиронин (тироксин) и уже упомянутый тиреоглобулин. Основными гормонами щитовидной железы являются трийодтиронин и тироксин. Дийодтирозин является предшественником тироксина в процессе биологического синтеза. Трийодтиронин образуется из тироксина путем отщепления от молекулы одного атома йода. Синтез указанных гормонов происходит путем взаимодействия между молекулами дийодтирозина, включенными в состав тиреоглобулина.
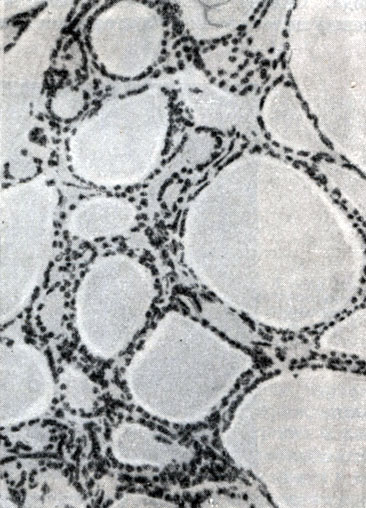
Рис.62. Микрофотография среза нормальной щитовидной железы человека, показывающая расположение фолликул. Увелич. 230 (по М.М.Павлову)
Готовые гормоны освобождаются из молекул тиреоглобулина путем гидролиза. Установлено, что синтез гормонов в щитовидной железе происходит непрерывно. Общее содержание тироксина в организме составляет около 20 мг.
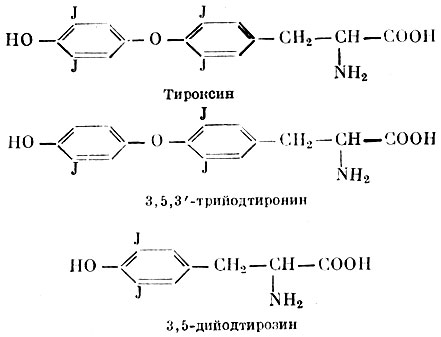
тироксин, 3, 5,3 '-трийодтиронин, 3,5-дийодтирозин
Гиперфункция щитовидной железы приводит к заболеванию, называемому тиреотоксикозом (базедова болезнь), который характеризуется повышением основного обмена и температуры тела, повышенной нервной возбудимостью, бессонницей, потливостью, экзофтальмом (пучеглазие), мышечной дрожью, сердцебиениями, увеличением щитовидной железы, исхуданием.
Гипофункция щитовидной железы (гипотиреоз) приводит к состоянию, во многом противоположному описанному: зябкость, вялость, сонливость, апатия, общая слабость, ухудшение памяти, выпадение волос на голове и из бровей, хриплый голос, ломкость ногтей, запоры, одутловатость лица, отечность век, надключичных областей и голеней, сухость и шелушение кожи на локтях и коленях, расширение сердца, редкий пульс, глухость сердечных тонов, понижение половой функции, гипохромная анемия, повышение содержания холестерина в крови, гипогликемия, снижение основного обмена, ухудшение слуха (отек барабанной перепонки), монотонная медленная речь. Отек, который наблюдается при гипотиреозе, носит слизистый характер, в связи с чем заболевание называется микседемой (слизистый отек).

Рис.63. Базедова болезнь. Первичный токсический зоб (по М. М. Павлову)
Существует несколько форм гипотиреоза. Описанная выше картина характерна для гипотиреоза, развившегося у взрослых. Врожденный гипотиреоз выражается в кретинизме (идиотизм, отставание в росте и развитии, микседематозные явления). Явления гипотиреоза наблюдаются часто при эндемическом зобе (зобной болезни,) возникающем в связи с недостатком йода в воде и пище и наблюдающемся в качестве эпидемического заболевания в местах, где вода и почва очень бедны йодом. В этих случаях коллоид щитовидной железы содержит мало йода и гормонов. Таким образом, несмотря на увеличенную щитовидную железу, имеется гипотиреоз.
В качестве лекарственных веществ используются тироксин, трийодтиронин и порошок из ткани щитовидной железы (тиреоидин). Эти препараты вызывают резкое усиление процессов окисления в тканях, в связи с чем повышается основной обмен (калоригенное действие). Дыхательный коэффициент (отношение количества выделенной углекислоты к количеству потребленного кислорода) не претерпевает существенных изменений. В связи с основным влиянием гормонов щитовидной железы стоят и другие его эффекты, которые в основном сходны с явлениями, описанными выше для гипертиреоза.
Препараты гормонов щитовидной железы назначаются при всех видах гипотиреоза, а также в тех случаях, когда нужно стимулировать процессы окисления в тканях.
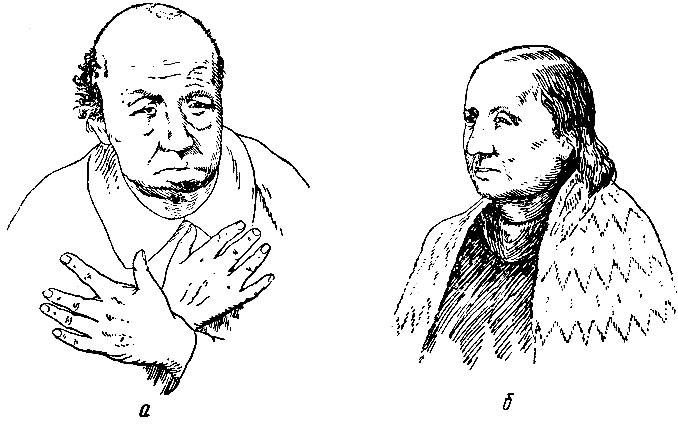
Рис.64. Лечение микседемы тиреоидином. а — больная 65 лет, страдает 20 лет микседемой, дряхлая и слабоумная; б — та же больная после 15 месяцев лечения тиреоидином, бросается в глаза возобновление роста волос, состояние здоровья нормальное, хорошее самочувствие и нормальная мозговая деятельность. Больная умерла в возрасте 94 лет после очень активной жизни при постоянном приеме тиреоидина (по М. П. Николаеву)
Трийодтиронин приблизительно в 5 раз более активен, чем тироксин, и действие его проявляется быстро (через 4—6 часов). Максимум действия трийодтиронина наблюдается через 3 дня, затем эффект при однократном введении препарата снижается и через 10—14 дней исчезает полностью. Действие тироксина развивается медленнее: максимум действия наблюдается приблизительно через 10 дней, а действие продолжается около месяца. Предполагается, что в организме тироксин действует после его перехода в трийодтиронин путем отщепления одного атома йода. Действие тиреоидина сходно с действием тироксина.
При лечении гормонами щитовидной железы необходимо правильно подобрать дозу препарата. Передозировка ведет к развитию явлений ги-пертиреоза.
При повышенной функции щитовидной железы (тиреотоксикоз) применяют антитиреоидные препараты, т. е. вещества, являющиеся антагонистами гормонов щитовидной железы или снижающие их выработку.
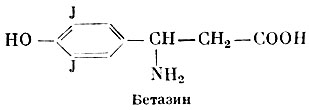
Бетазин
К антитиреоидным веществам относятся дийодтирозин, бетазин (бета-дийодтирозин), йод в малых дозах, радиоактивный йод, тиоурацил, метилтиоурацил, мерказолил.
Дийодтирозин - - 3,5-дийод-4-оксифенилаланин, как указано, образуется в щитовидной железе, но не обладает заметным гормональным действием. Введенный в организм в больших дозах, он тормозит выработку тиреотропного гормона передней доли гипофиза и тем самым снижает функцию щитовидной железы. Таким же действием обладают малые дозы йода, а возможно, и бетазин - бета-(3,5-дийод-4-оксифенил)-р-аминопропионовая кислота. Радиоактивный йод (J131) концентрируется в щитовидной железе и оказывает губительное влияние на ее клетки своим бета- и гамма-излучением. В результате этого часть фолликулов в щитовидной железе погибает и замещается соединительной тканью. Передозировка радиоактивного йода может привести к развитию гипотиреоза, поэтому препарат следует применять с большой осторожностью.

Рис.65. Влияние антитиреоидных веществ на развитие крыс. Четыре однопометные крысы в возрасте 120 дней. Налево — контрольная, направо — три подопытные крысы, получавшие с переходом на самостоятельное питание: тиоурацил (первая), сульфазол (вторая) и сульфидин (третья) (по А. А. Войткевичу)
Тиоурацил и его производные (метилтиоурацил, пропилтиоурацил) относятся к так называемым зобогенным веществам. Они препятствуют синтезу тироксина щитовидной железой. Одновременно эти вещества вызывают гиперемию и гиперплазию щитовидной железы (зобогенный эффект), что зависит от усиленной выработки тиреотропного гормона гипофизом в связи с недостатком в крови гормонов щитовидной железы. Тиоурацил и его производные могут вызывать ряд побочных эффектов, наиболее серьезным из которых является угнетение кровотворения с развитием лейкопении и агранулоцитоза (см. Средства, стимулирующие лейкопоэз). В связи с этим обстоятельством тиоурацил и его производные противопоказаны при лейкопении.
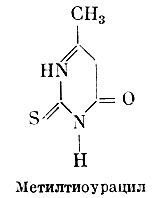
Метилтиоурацил
Мерказолил— 1-метил-2-меркаптоимидазол — по механизму действия сходен с тиоурацилом, но отличается более высокой активностью и меньшим зобогенным эффектом. Мерказолил переносится лучше, чем тиоурацил, однако и при его применении тоже иногда наблюдаются аналогичные указанным выше побочные явления.
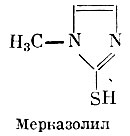
Мерказолил
Препараты
Тиреоидин (Thyreoidinuin), ФVIII (Б). Готовится из высушенных щитовидных желез убойного скота. Представляет собой мелкий буровато-желтый порошок и содержит около 0,2% йода. Назначается внутрь по 0,1—0,2 г 2—3 раза в день в зависимости от состояния больного.
Высшие дозы: 0,3 г (1 г).
Метилтиоурацил (Methylthiouracilum) (Б). Белый кристаллический порошок. Назначается внутрь по 0,05—0,25 г 2—3 раза в день. Лечение обычно начинают с более высоких доз, затем дозу постепенно уменьшают и, наконец, переходят на длительное применение так называемых поддерживающих доз (0,1—0,2 г в день). Препарат выпускается в порошке и таблетках по 0,25 г.
Мерказолил (Mercazolilum) (Б). Белый мелкокристаллический порошок, растворимый в воде. Препарат назначается внутрь вначале по 0,01 — 0,02 г 3 раза в день в течение 2 недель, затем дозу несколько снижают, а по исчезновении явлений тиреотоксикоза переходят на длительное (4—6 месяцев) применение низких доз (по 0,005 г 3 раза в день). Мерказолил в отличие от метилтиоурацила может применяться в период подготовки к операции резекции щитовидной железы (не вызывает повышенной кровоточивости в связи с меньшей гиперемией железы).
Дийодтирозин (Dijodthyrosinum). Белый кристаллический порошок, плохо растворимый в воде. Назначается внутрь по 0,05 г 2—3 раза в день. Лечение проводят циклами по 20 дней с такими же перерывами. Препарат выпускают в таблетках по 0,05 г.
Бетазин (Betasinum). Бесцветный кристаллический порошок, плохо растворимый в воде. Применяется внутрь по 0,05 г 2—3 раза в день. Лечение проводят так же, как дийодтирозином. Выпускается в порошке и таблетках по 0,05 г.
Радиоактивный йод. Представляет собой йодистый натрий, содержащий радиоизотоп J131. Выпускается в виде водного раствора. Дозируют препарат, исходя из его радиоактивности, измеряемой в особых единицах: микрокюри (μc) и милликюри (mс). Следует учитывать, что через каждые 8 дней радиоактивность препарата снижается наполовину. Препарат применяют внутрь. Малые дозы радиоактивного йода (1,5—3 ц,с) используются для определения функции щитовидной железы.
Околощитовидные железы
Околощитовидные железы располагаются в тесном соседстве со щитовидной железой. Их число у человека достигает четырех. При полном удалении околощитовидных желез возникает тяжелое заболевание (острая паратиреопривная тетания), характеризующееся судорожными припадками. Животные при отсутствии околощитовидных желез погибают через 5—15 дней. При неполном удалении околощитовидных желез развивается хроническая тетания — заболевание, отличающееся более медленным течением. Полагают, что причиной тетанических судорог является нарушение кальциевого обмена. Установлено, что при гипофункции около-гцитовидных желез, содержание кальция в крови резко падает (с 11 до 6 мг%). Наряду с этим внутривенное введение кальция временно прекращает приступы тетании у больных и у экспериментальных животных.
В чистом виде гормон околощитовидных желез не выделен. В качестве лечебных препаратов применяют экстракты из околощитовидных желез. Поскольку гормон железы имеет белковую природу, экстракты нельзя применять внутрь, так как при переваривании в желудочно-кишечном тракте они теряют свою активность. В связи с этим препарат обычно назначают подкожно и внутримышечно. Введение препаратов око-лощитовидных желез сопровождается повышением кальция в крови.
При передозировке могут наблюдаться токсические явления вплоть до смертельного исхода в связи с резким повышением содержания кальция в крови.
Препараты
Паратиреоидйн, паратиреокрин (Parathyreoidinum), ФVIII (Б). Прозрачная жидкость, содержащая гормон околощитовидных желез. Биологическая активность препаратов определяется по способности повышать содержание кальция в крови. Назначаются под кожу и внутримышечно по 1—2 мл в день.
Высшая разовая доза: под кожу 5 мл.
Поджелудочная железа
В лангергансовых островках поджелудочной железы бета-клетками вырабатывается гормон инсулин, основная роль которого в организме заключается в регуляции углеводного обмена. При гипофункции инкреторной деятельности поджелудочной железы возникает заболевание, носящее название сахарного диабета или сахарного мочеизнурения. Недостаток инсулина в организме вызывает тяжелые расстройства как углеводного, так и других видов обмена. Заболевание характеризуется гипергликемией (повышенное содержание сахара в крови), глюкозурией (появление в моче сахара) и полиурией (усиленное мочеотделение). Как установлено, при диабете значительно тормозится превращение углеводов в жиры, а также синтез белков из аминокислот, с другой стороны усиливается образование из них углеводов. В отсутствие инсулина ткани утрачивают способность усваивать глюкозу. Подобные нарушения обмена и являются причиной повышенного содержания сахара в крови.
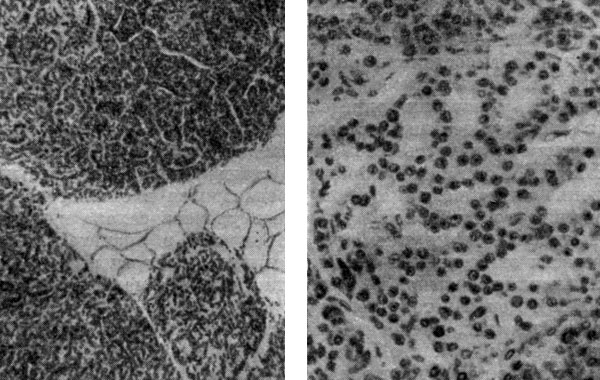
Рис.66. Микроскопическое строение поджелудочной железы. Слева — поджелудочная железа человека. Разрез нормальной железы; видны ацинозная ткань и три островка Лангерганса; в нижнем правом углу фотографии обширный островок. Увел. 120. Справа островок Лангерганса при большом увеличении
Избыток глюкозы в крови приводит к тому, что глюкоза не полностью подвергается обратному всасыванию в почечных канальцах (после фильтрации в клубочках) и выделяется с мочой. Нарушается также и обратное всасывание воды, что является причиной повышенного диуреза. Как следствие нарушения водного обмена при диабете наблюдается обезвоживание тканей и повышенная жажда.
Тяжелым осложнением при диабете является кетоз — накопление в крови кетоновых тел (ацетоуксусной и бета-оксимасляной кислот и ацетона). Кетоз объясняется нарушением окислительных процессов. Кетоновые тела оказывают угнетающее действие на центральную нервную систему. Кроме того, их накопление в крови приводит к ацидозу.
Указанные факторы могут обусловить появление у больного диабетической комы, которая характеризуется расстройством кровообращения и дыхания (периодическое дыхание), потерей сознания, судорогами, запахом ацетона изо рта. Диабетическая кома требует немедленной врачебной помощи, иначе возможен смертельный исход.
Механизм действия инсулина на углеводный обмен заключается в том, что он повышает утилизацию тканями глюкозы и способствует превращению последней в гликоген. Поэтому инсулин, введенный в организм, понижает содержание сахара в крови, уменьшает его выделение с мочой и устраняет явления комы.
Антагонистом инсулина в отношении углеводного обмена является адреналин. альфа-Клетки лангергансовых островков вырабатывают специальное белковое вещество, повышающее уровень сахара в крови благодаря превращению гликогена печени в глюкозу. Это гормональное вещество, названное глюкагоном, еще не получило практического применения.
Инсулин представляет собой полипептид, в связи с чем переваривается в желудочно-кишечном тракте. Инсулин вводят подкожно или внутримышечно, а при коме — обязательно внутривенно. Передозировка инсулина вызывает резкое снижение сахара в крови, что приводит к возникновению гипогликемического шока. При этом у больного наблюдаются судороги, потеря сознания, понижение температуры. В целях дифференцирования диабетической комы от гипогликемического шока определяют содержание сахара в моче и крови. При гипогликемическом шоке основная помощь заключается во внутривенном введении растворов глюкозы и подкожном инъецировании антагониста инсулина — адреналина, что быстро, улучшает состояние больного. Длительное введение инсулина вызывает у животных атрофию поджелудочной железы.
Активность инсулина определяется биологическим путем и выражается в единицах действия. За единицу действия инсулина принимается специфическая активность 0,045 мг стандартного кристаллического инсулина, или 0,04082 мг международного стандартного препарата инсулина. Определение активности инсулина производится в опытах на кроликах на основании его способности понижать уровень сахара в крови.
Применяемые дозы инсулина варьируют в значительной степени в зависимости от состояния больного и интенсивности выделения сахара с мочой. Инсулин назначают из расчета 1 единица на каждые 5 г сахара, выделяемых с мочой в течение суток. Длительность эффекта после однократного подкожного введения инсулина составляет около 6 часов, что объясняется его малой стойкостью в организме.
В настоящее время имеются препараты инсулина с более длительным действием, например трипротамин-цинк-инсулин и инсулин-цинковая суспензия. Снижение уровня сахара в крови развивается через несколько часов после введения такого препарата (замедленный тип действия). Наличие цинка и протамина в препаратах уменьшает растворимость инсулина и способствует более длительному действию его. Такие препараты можно вводить один раз в сутки.
Помимо инсулина, для лечения диабета в последние годы нашли применение сульфаниламидные препараты: надизан (N1-сульфанилил-N2-норм-бутилмочевина) и бутамид (N1-паратолуолсульфонил-N2-бутил-мочевина).
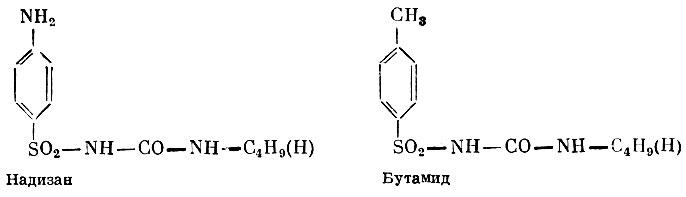
Надизан Бутамид
Надизан и бутамид эффективны при приеме внутрь; оба препарата вызывают снижение сахара в крови, усиливая действие циркулирующего в организме инсулина. В отсутствие эндогенного инсулина сульфаниламидные препараты неэффективны, поэтому они показаны при некоторых формах диабета, когда в организме имеется лишь относительная недостаточность инсулина, как, например, у пожилых больных диабетом. У больных диабетом в юношеском возрасте сульфаниламиды малоэффективны, и применять их у таких больных не рекомендуется. Что касается механизма действия, то имеется предположение, что сульфаниламиды действуют как гипогликемизирующие агенты через эндогенный инсулин, стимулируя его выделение из бета-клеток островкового аппарата и предохраняя от разрушения. Некоторые исследователи полагают, что сульфаниламиды подавляют выделение глюкагона а-клетками поджелудочной железы.
Бутамид имеет перед надизаном то преимущество, что не угнетает нормальную флору кишечника.
В поджелудочной железе вырабатывается особое вещество со свойствами гормона — липокаин. В организме липокаин защищает печень от жировой инфильтрации. Липокаин применяется в сочетании с инсулином при некоторых формах диабета, сопровождающихся гиперкетонемией, а также при заболеваниях печени (гепатиты, болезнь Боткина, цирроз). Механизм защитного действия липокаина основан на том, что он, усиливая образование фосфолипидов в печени, способствует выходу из нее жиров. Вместе с тем он повышает окисление жировав печени.
В поджелудочной железе содержится также белковоподобное вещество, получившее название калликреина. Калликреин обладает способностью расширять кровеносные сосуды. Препараты, содержащие это вещество (падутин, ангиотрофин) применяются при спазмах сосудов конечностей, эндартериитах, гипертонической болезни и грудной жабе.
Препараты
Инсулин (Insulinum), ФVIII (Б). Готовится путем экстракции из поджелудочных желез убойного скота. Выпускается в особых флаконах с резиновой пробкой, содержащих по 5 мл жидкости с активностью по 20 и 40 единиц в 1 мл.
Вводится подкожно за 30 минут до еды.
Трипротамин-цинк-инсулин (Triprotamin-zinc-insulinum), ФVIII (Б). В 1 мл содержится 40 единиц инсулина. Вводится подкожно 1 раз в сутки (по 20—60 единиц). Перед инъекцией флакон рекомендуется встряхнуть для получения равномерной взвеси.
Инсулин-цинковая суспензия. Представляет собой взвесь аморфного инсулина с кристаллическим цинк-инсулином в ацетатном буфере, оседающую на дно при стоянии. Препарат содержит в 1 мл 40 единиц инсулина и обладает пролонгированным (длительным) действием. Вводится подкожно 1 раз в сутки.
Бутамид (Butamidum). Белый кристаллический порошок, нерастворимый в воде. Применяется внутрь по 0,5 г 1—6 раз в день в зависимости от тяжести случая и фазы лечения.
Выпускается в порошке и таблетках по 0,5 г.
Липокаин (Lipocainum). Готовится из поджелудочных желез, освобожденных от инсулина. Применяется внутрь по 0,1—0,2 г 2—3 раза в день.
Ангиотрофин (Angiotrophinum). Водный экстракт из ткани поджелудочной железы, содержащий калликреин п не содержащий инсулина. Представляет собой бесцветную прозрачную жидкость. Применяется для подкожных п внутримышечных инъекций по 1 мл.
Половые гормоны
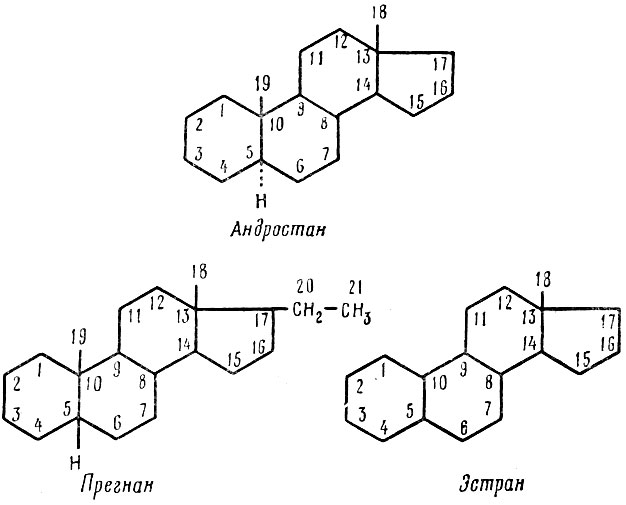
Половые гормоны относятся к стероидным соединениям. Стероидными соединениями называются вещества, в основе строения которых лежит циклопентанофенантреновый углеродный скелет.
Андростан, Прегнан, Эстран
Половые гормоны можно рассматривать как производные трех углеводородов: андростана, прегнана и эстрана.
Названия стероидных гормонов происходят от названия этих углеводородов по правилам, принятым в органической химии. Кроме того, названия многих веществ часто происходят от названия широко известных гормонов, что во многих случаях значительно удобнее и дает представление о химических взаимоотношениях отдельных гормонов. Половые гормоны можно разделить на две группы: женские и мужские.
Женские половые гормоны выделяются яичниками. В яичниках у женщин секретируется два типа гормонов: фолликулярные, или эстро-генные, гормоны, вырабатываемые клетками созревающего фолликула, и прогестенальный гормон (прогестерон), секретируемый клетками желтого тела, образующегося на месте разорвавшегося фолликула. Эстро-генные гормоны обеспечивают развитие женских половых органов, вызывают периодическое наступление овуляции, разрастание слизистой оболочки матки и подготовку ее к восприятию яйца и развитию плода. Эстро-генные гормоны вызывают также развитие вторичных женских половых признаков. У животных эстрогенные гормоны вызывают течку (oestrus).
Известны три естественных эстрогенных гормона: эстрадиол, эстрон (фолликулин) и эстриол.
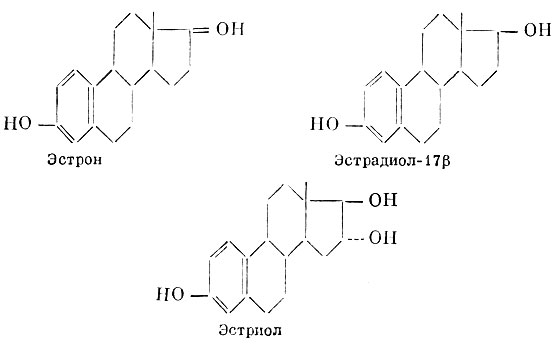
Эстрон, эстрадиол-17β, эстриол
Эстрогенной активностью обладают многие производные естественных эстрогенных гормонов (их эфиры и ацетиленовые производные).
Известен целый ряд синтетических веществ, обладающих эстроген-ной активностью, по химическому строению резко отличающихся от естественных гормонов: диэтилстильбэстрол (α,α'-диэтил-4,4'-диоксистильбен), диенэстрол (Λ2'4-3,4-ди- [параоксифенил]гексадиен), синэстрол гексэстрол-3,4-ди [параоксифенил] гексан), бензэстрол (октэстрол 2,4-ди- [параоксифенил ]-3-этил-гексан), промэстрол (2,4-ди- [пара-окси-мета-толил] гексан), димэстрол (α, α'-диэтил-4,4'-диметоксистильбен), местильбол (α,α'-диэтил-4-окси-4'-метоксистильбен), хлортрианизен (1,1,2-три-[параанизол]-2-хлорэтен) и др. Эти синтетические вещества воспроизводят действие натуральных эстрогенных гормонов и находят в тех или иных странах применение в качестве лекарственных веществ.
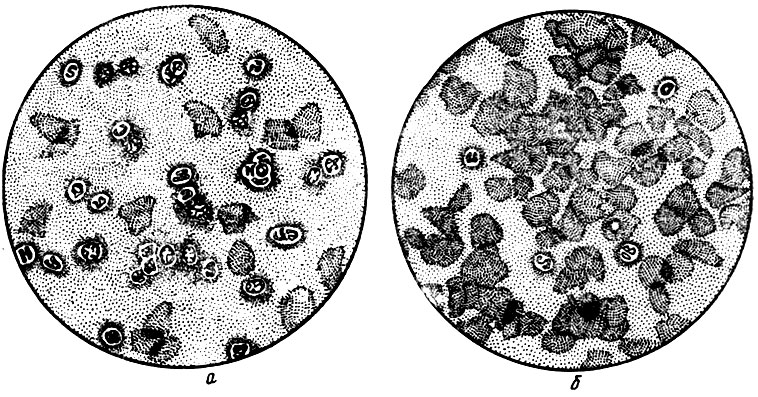
Рис.67. а — картина влагалищного мазка в стадии покоя; 6— картина влагалищного мазка в стадии течки (по М. П. Николаеву)
Активность эстрогенов определяется по их способности вызывать течку у кастрированных животных (чаще всего у мышей) и выражается в единицах действия. За единицу действия принимается специфическая активность 0,0001 мг эстрона.
Гормон желтого тела вызывает такие изменения со стороны матки, которые обеспечивают внедрение оплодотворенного яйца и внутриутробное развитие плода. Кроме того, указанный гормон обеспечивает развитие грудных желез, их подготовку к периоду кормления ребенка. Под влиянием прогестерона прекращается процесс овуляции (созревание фолликулов и выделение яйца). Вещества, обладающие активностью гормона желтого тела, называются гестагенами.
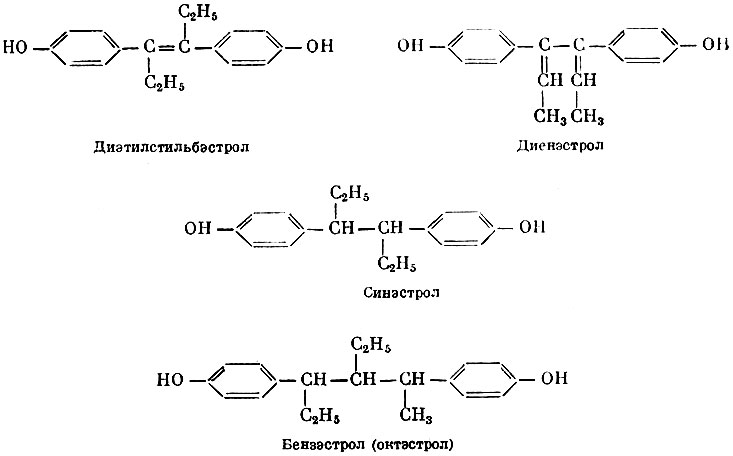
Диэтилстильбэстрол Диенэстрол Синэстрол Бензэстрол (октоэстрол)
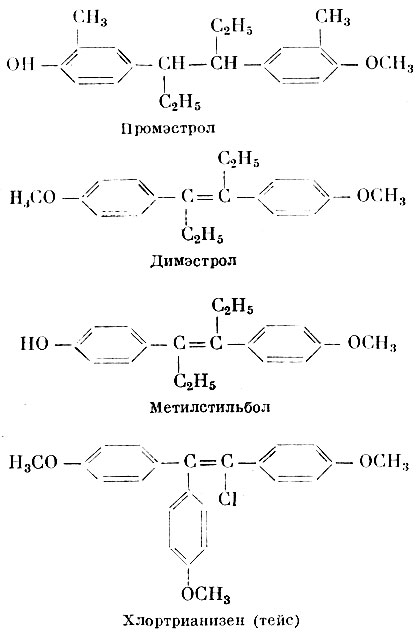
Промэстрол Димэстрол Метилстильбол Хлортрианизен (тейс)
Естественным гормоном желтого тела является прогестерон (Δ4-прегнен-3,20-дион), известный в двух полиморфных формах, отличающихся по температуре плавления и форме кристаллов. По химическому строению и физиологическому действию эти формы тождественны. Прогестерон секретируется, как уже сказано, желтым телом, а в последние две трети беременности — в больших количествах плацентой (детским местом) .
Кроме прогестерона, прогестенальной активностью обладают некоторые синтетические стероидные соединения, например прегнин (этинил-тестостерон, 17-этинил-Δ4-андростен-17β-ол-3-он, 19-норпрогестерон (высокоактивный препарат) и др. В последнее время описано вещество с необычайно высокой прогестенальной активностью (17-α-окси-6-метилпрогестерон, получивший название «провера»). С помощью этого препарата можно получить у женщины так называемое ановуляторное состояние, т. е. отсутствие овуляции вне периода беременности.
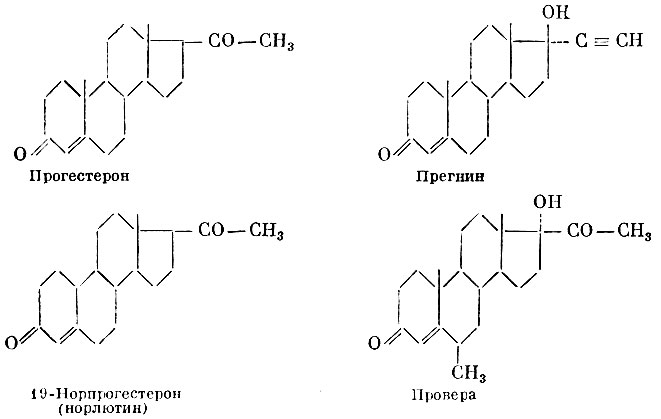
Прогестерон Прегнин 19-Норпрогестерон (норлютин) Провера
Препараты с эстрогенным действием имеют широкое применение. Их используют при недоразвитии женских половых органов (инфантилизм), отсутствии менструаций, дисменореях, в некоторых случаях функциональных маточных кровотечений, при бесплодии, слабости родовой деятельности, переношенной беременности, при расстройствах в преклимактерическом и климактерическом периоде. Эстрогены применяют также для лечения рака простаты (предстательной железы) у мужчин.
Препараты с прогестенальным действием применяются для сохранения беременности при привычных самопроизвольных выкидышах, зависящих от недостатка секреции прогестерона, при функциональных маточных кровотечениях, дисменореях и болях в послеродовом периоде, для предупреждения аменореи после курса лечения эстрогенами и т. п.
К мужским половым гормонам (андрогенам) относят тестостерон — Δ4-андростен-17β-ол-3-он. Он вырабатывается в тестикулах (семенниках). При приеме внутрь он малоактивен. Андрогенным действием обладает и ряд других стероидных соединений: андростерон (андростан-3а-ол-17-он), выделяемый с мочой мужчин и самцов животных, синтетический продукт — метилтестостерон (17-метил-Δ4-андростен-17β-ол-3-он), метиландростендиол (17-метил-Δ5-андростен-3β,17β-диол).
С лечебными целями используют эфиры тестостерона, метилтестостерон и метиландростендиол.
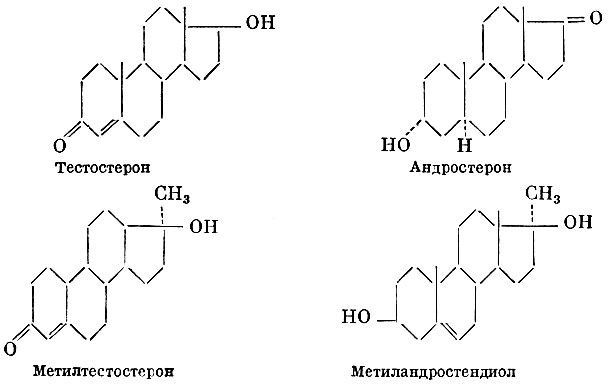
Тестостерон Андростерон Метилтестостерон Метиландростендиол
Андрогенные гормоны (андрогены) вызывают развитие половых органов и вторичных половых признаков у мужчин. При введении в организм андрогены усиливают анаболические процессы (синтез белка).
Андрогенные гормоны находят применение при половом недоразвитии, евнухоидизме, мужском климактерии. У женщин назначение этих препаратов целесообразно при некоторых видах маточных кровотечений и климактерических расстройствах. Имеются наблюдения, касающиеся терапевтического эффекта тестостерона при грудной жабе.

Рис.68. Влияние тестостерона на рост гребня у кастрированного петуха. Слева — кастрированный петух, справа — тот же петух после 22 ежедневных инъекций тестостерона по 5 мг день (С. В. Аничков, М. Л. Беленький)
Андрогенные гормоны применяют также при раке яичника и грудной железы.
Их назначают при некоторых формах кахексии для регулирования обмена веществ. В этом направлении особенно пригоден метиландростендиол, так как он усиливает процессы анаболизма в организме (синтез белков), обладая слабым маскулинизирующим действием.
В качестве осложнения при лечении андрогенами отмечают их маскулинизирующее действие (развитие вторичных мужских половых признаков), что создает значительные затруднения при лечении женщин.
Препараты
Фолликулин, эстрон (Folliculinum, Oestronum), ФVIII. Выпускается в масляных растворах, содержащих по 0,5—1 мг препарата в 1 мл, вводят внутримышечно. Активность препарата составляет 10 000 единиц в 1 мг.
Эстрадиол-дипропионат (Oestradiolum dipropionicum) (Б). 1 мг препарата соответствует 20000 единиц. По сравнению с фолликулином эстрадиол-дипропионат обладает более медленным и более длительным действием. Применяется внутримышечно в 0,1% масляных растворах по 1 мл 2—3 раза в неделю.
Синэстрол (Synoestrolum), ФVIII (Б). Белый кристаллический порошок, растворимый в маслах, по биологической активности соответствует филликулину (1 мг = 10 000 единиц). Вводится внутримышечно и внутрь по 1—2 мг. Лечение курсами. При раке предстательной железы назначается ежедневно 2—3 мл 2% раствора.
Диэтилстильбэстрол (Diaethylstilbestrolum), ФVIII (Б). Белый кристаллический порошок, нерастворимый в воде, растворимый в органических растворителях, в том числе в жирных маслах. 1 мг диэтилстиль-бэстрола соответствует 20 000 единиц. Назначается внутрь и внутримышечно по 0,25—0,5—1 мг.
Пропионат диэтилстильбэстрола (Diaethylstilboestrolum propionicum), ФVIII (Б). Кристаллический порошок, нерастворимый в воде, растворимый в органических растворителях. По активности соответствует содержанию диэтилстильбэстрола, но действие его более продолжительно.
Выпускается в ампулах по 1 мл масляного раствора, содержащего 1 мг и 5 мг препарата. Применяется для внутримышечных инъекций по 1 мл 1 раз в 2—3 дня.
Димэстрол (Dimoestrolum) (Б). Диметиловый эфир диэтилстильбэстрола — белый кристаллический порошок, нерастворимый в воде, растворимый в органических растворителях. Обладает медленно развивающимся и длительным эстрогенным действием: одна инъекция препарата (12 мг) может действовать в течение 3—4 недель и более. Выпускается в ампулах по 2 мл, содержащих 0,6% раствор препарата в масле. Применяется в качестве эстрогенного препарата с пролонгированным действием.
Дифосфат диэтилстильбэстрола (Diaethylstilboestrolum diphosphoricum). Двуфосфорнокислый эфир диэтилстилбэстрола — белый кристаллический порошок, нерастворимый в воде, растворимый в органических растворителях и в водных растворах щелочей. Применяется при лечении рака предстательной железы внутривенно в 5% растворе тетранатриевой соли в соответствии со специальными схемами лечения (на курс лечения около 10 г).
Высокий лечебный эффект при раке простаты связан с тем, что раковая ткань простаты имеет очень много фермента — кислой фосфатазы. Под влиянием фосфатазы диэтилстильбэстролдифосфат омыляется с освобождением диэтилстильбэстрола, который накапливается в большом количестве в раковой ткани простаты, задерживает ее рост и приводит к обратному развитию этой ткани.
Октэстрол, бензэстрол (Octoestrolum) (Б). Белый кристаллический порошок, нерастворимый в воде, растворимый в органических растворителях, обладающий активностью, равной 10 000 единиц в 1 мг. Выпускается в таблетках по 1 мг. Применяется для тех же целей, что и другие эстрогены.
Прогестерон (Progesteronum), ФVIII (Б). Белый кристаллический порошок. Вводится подкожно и внутримышечно в масляных растворах по 0,005—0,01 г. Лечение курсами.
Прегнин (Pregninum), ФVIII (Б). Белый мелкокристаллический порошок. Выпускается в таблетках (по 0,005 г), их кладут под язык, чтобы всасывание произошло в полости рта.
Тестостерон пропионат (Testosteronum propionicum), ФVIII (Б). Белый кристаллический порошок, нерастворимый в воде, растворяющийся в органических растворителях. Разовая доза 0,0125—0,025—0,05 г. Лечение проводят курсами. Выпускается в виде масляных растворов (1; 2,5; 5%). Вводится внутримышечно или подкожно.
Метилтестостерон (Methyltestosteronum), ФVIII (Б). Белый кристаллический порошок, нерастворимый в воде, растворяющийся в органических растворителях. Выпускается в таблетках для подъязычного применения по 0,005 г. Суточная доза 0,015—0,1 г.
Тестостерон энантат (Testosteronum oenantatum). Энантовый эфир тестостерона — белый кристаллический порошок с желтоватым оттенком, нерастворимый в воде, растворяющийся в органических растворителях. Обладает пролонгированным действием. Применяется внутримышечно в 5 % масляных растворах по 1 мл 1—2 раза в неделю.
Метиландростендиол (Methylandrostendiolum). Белый кристаллический порошок, нерастворимый в воде, растворяющийся в органических растворителях. Выпускается в таблетках для подъязычного применения по 0,025 г. Применяется при остеопорозе, функциональной дисменорее, климактерических расстройствах, раке молочной железы. Суточная доза от 0,025 до 0,3 г.
Надпочечники
В надпочечниках различают корковый и мозговой слои. Мозговой слой выделяет гормон адреналин, физиологическая роль которого в организме была уже рассмотрена в разделе «Адреномиметические средства».
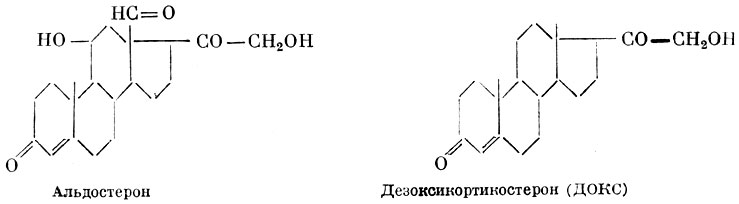
Альдостерон,Дезоксикортикостерон (ДОКС)
Из коры надпочечников выделено большое число гормонов (28), получивших название кортикостероидов. В зависимости от той роли, которую играют эти вещества в организме, их разделяют на две основные группы: минералокортикоиды и глюкокортикоиды. Кроме того, корой надпочечников вырабатываются вещества, обладающие свойствами половых гормонов. Однако эти вещества еще мало изучены. Минералокортикоиды, основными представителями которых являются альдостерон и дезоксикортикостерон (Δ4-прегнен-21-ол-3,20-дион), играют большую роль, как показывает само название, в регуляции минерального обмена. Они способствуют задержке в организме воды и натрия, повышают выделение из организма калия, усиливают явления анаболизма (синтез белка), усиливают воспалительные процессы (повышают «воспалительный потенциал» организма, т. е. способность отвечать на определенной силы раздражения воспалительной реакцией определенной интенсивности), в больших дозах вызывают гипертонию, склероз почек, артриты, отеки. Глюкокортикоиды, к которым относится гидрокортизон и кортизон, в меньшей степени влияют на минеральный обмен и в большей — на углеводный и белковый. Они вызывают усиление катаболизма (повышают распад белков и усиливают образование сахара). Глюкокортикоиды обладают противовоспалительным действием (снижают «воспалительный потенциал»), уменьшают количество лимфоцитов и эозинофилов в крови и вызывают инволюцию вилочковой железы и лимфатической системы, снижают резистентность организма к инфекциям. Со стороны нервной системы они вызывают эйфорию и бессонницу.
Функция коры надпочечников стимулируется гормонами передней доли гипофиза (см. ниже).
При полном удалении надпочечников животные гибнут в течение 2—5 суток. При гипофункции надпочечников развивается аддисонова, или бронзовая болезнь. При этом заболевании у больных наблюдается отложение пигмента (меланина), вызывающего бронзовую окраску кожи на открытых частях тела и, что особенно характерно, слизистых оболочек (губ, щек, десен и т. д.). Такие больные истощены, адинамичны, кровяное давление у них понижено. В плазме уменьшается содержание натрия и увеличивается содержание калия. Нарушается водный и углеводный обмен. В корковом слое надпочечников при бронзовой болезни обнаруживают морфологические изменения. Течение заболевания длительное. Эффективным средством лечения аддисоновой болезни является гормон дезоксикортикостерон в сочетании с кортизоном. Дополнительно внутрь назначают хлористый натрий. Введение дезоксикортикостерона продлевает жизнь животным с удаленными надпочечниками, устраняет опасные для жизни симптомы заболевания.
Кроме болезни Аддисона, дезоксикортикостерон применяют и при других заболеваниях, сопровождающихся мышечной слабостью (миастения) .
Дезоксикортикостерон в настоящее время получают синтетическим путем.
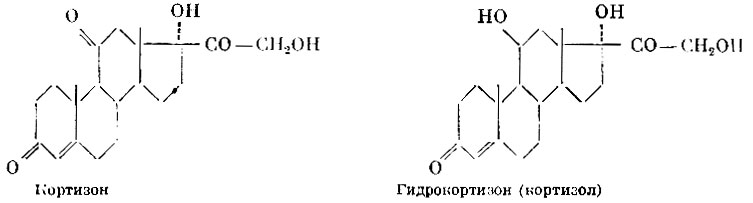
Кортизон Гидрокортизон (кортизол)
Очень большое значение в медицине приобрели противовоспалительные кортикостероиды — кортизон (Λ4-прегнен-17α,21-диол-3,11,20-трион) и гидрокортизон (Δ4-прегнен-11β,17α,21-триол-3,20-дион). Наряду с указанными веществами применяются их синтетические аналоги, многие из которых оказались значительно более активными и вызывающими меньше побочных явлений, чем естественные гормоны. К таким веществам относятся преднизон (Δ1-дегидрокортизон) и преднизолон (Δ1-дегидрогидрокортизон), в 5 раз более активные по сравнению с естественными гормонами. Еще более активным оказался 9α-фторпреднизолон, в 15 раз превосходящий по активности кортизон. Наиболее активным из известных в настоящее время препаратов является 9α-фтор-16α-метилпреднизолон (дексаметазон, декадрон), противовоспалительная активность которого в 190 раз выше, чем кортизона.
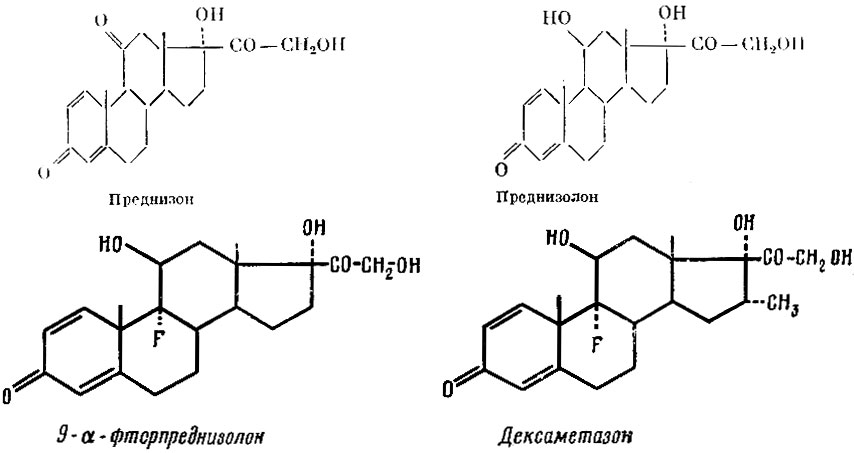
Преднизон Преднизолон 9-α фторпреднизолон Дексаметазон
Кортизон и его аналоги находят широкое применение в медицине как средства, снижающие патологически повышенную реактивность, в частности как мощные противовоспалительные агенты. Эти препараты применяют при ревматизме, инфекционном полиартрите, бронхиальной астме, красной волчанке и при многих других кожных заболеваниях, а также заболеваниях глаз и т. п. Важным является применение кортизона и его аналогов при остром лейкозе, когда они в комбинации со специфическими средствами дают длительные ремиссии. Кортизон и его аналоги применяют при многих микробных заболеваниях вместе со специфическими антимикробными средствами. Применение кортизоноподобных средств в этих случаях должно проводиться очень осторожно, чтобы не получить резкого подавления воспалительного потенциала организма и нарушения его сопротивляемости инфекции.
Применение кортизона и его аналогов без комбинации со специфическими средствами дает лишь временный эффект, исчезающий при отмене препарата.
Длительное применение кортизоноподобных веществ может привести к атрофии надпочечников. В связи с этим по окончании лечения для стимуляции надпочечников назначают адренокортикотропный гормон (АКТГ, см. ниже).
Применение кортизона может сопровождаться целым рядом побочных явлений. К ним относятся появление отеков, отложение жира в подкожной клетчатке лица (лунообразное лицо), шеи, затылка и области ключиц, гипергликемия и другие нарушения обмена, возбуждение, бессонница, функциональные психоневрозы, половые расстройства, развитие хрупкости костей (остеопороз), наклонность к развитию язвы желудка, нарушение роста в молодом возрасте. Все эти явления проходят при отмене препарата.
Препараты
Кортин (Cortinum). Водный раствор очищенного экстракта коры надпочечников убойного скота — бесцветная прозрачная жидкость, содержащая гормоны коры надпочечников. Применяется внутримышечно и подкожно по 1 мл.
Дезоксикортикостерон ацетат (ДОКСА) (Desoxycorticosteronum aceticum). Белый кристаллический порошок, нерастворимый в воде, растворимый в маслах. Применяется внутримышечно в масляных (0,5%) растворах в дозах 0,005—0,01 г в день. В зависимости от выраженности симптомов заболевания инъекции производят ежедневно или несколько раз в неделю
Таблетки дезоксикортикостерона для имплантаций (Tabulettae desoxycorticosteroni ad implantandum). Таблетки, предназначенные для введения через кожный разрез в подкожную клетчатку, содержащие по 0,05 и 0,1 г препарата. Препарат из имплантированных таблеток очень медленно рассасывается, благодаря чему достигается постоянное поступление дезоксикортикостерона в организм. Таблетки по 0,1 г обеспечивают действие в течение 3—4 месяцев. При болезни Аддисона оптимальной дозой является 0,15 г (1 таблетка 0,1 г и 1 таблетка 0,05 г).
Кортизон (Cortisonum). С лечебными целями применяют ацетат кортизона. Белый кристаллический порошок, нерастворимый в воде. Применяется внутрь и внутримышечно в виде суспензии и в мазях для местного воздействия. Лечение начинают с больших доз, которые затем постепенно уменьшают. Разовая доза 0,1—0,05 г. Суточная доза колеблется от 0,3 до 0,05 г.
Преднизон (Prednisonum). Белый кристаллический порошок, нерастворимый в воде, растворяющийся в органических растворителях. Назначается внутрь в таблетках по 0,006 г, 1—2 таблетки на прием, 1—3 раза в день. Дает меньше побочных явлений по сравнению с кортизоном.
Преднизолон (Prednisolonum). Белый кристаллический порошок, нерастворимый в воде, растворяющийся в маслах и других органических растворителях. Применяется в основном так же, как и преднизон. Почти не обладает местным раздражающим действием и поэтому может вводиться в места локализации патологического процесса, например внутрь сустава при суставном ревматизме. При местном применении побочные явления практически отсутствуют.
Дексаметазон выпускается в таблетках, содержащих по 0,0005 и 0,00075 г препарата, предназначенных для приема внутрь.
Гипофиз
Роль гипофиза в организме огромна. Влияние гипофиза на организм отличается сложностью и многообразием. В системе желез внутренней секреции ему по праву принадлежит центральное место. Это обусловлено тем, что гипофиз функционально связан с гипоталамическими нервными центрами и большими полушариями. Помимо этого, в гипофизе вырабатываются так называемые тройные гормоны, значение которых в организме заключается в регулирующем влиянии на другие эндокринные железы (половые, щитовидную и надпочечники). Таким образом, регуляция функций организма осуществляется нейро-гуморальным путем.
К гормонам, вырабатываемым задней долей гипофиза, относят окси-тоцин, вазопрессин и антидиуретпческий гормон. Окситоцин усиливает сокращения матки, причем она наиболее чувствительна к нему в последние месяцы беременности. Окситоцин в настоящее время получен синтетическим путем. Вазопрессин, как показывает само название, сужает сосуды и повышает кровяное давление. Антидиуретический гормон является одним из факторов, обеспечивающих постоянство осмотического давления крови. Недостаточность антидиуретического гормона ведет к заболеванию, носящему название несахарного диабета. Оно характеризуется полиурией (больной выделяет за сутки до 10—15 л мочи с низким удельным весом) и усиленной жаждой. В основе заболевания лежит нарушение водного обмена. Назначение препаратов задней доли гипофиза (адиурекрин) при этом заболевании уменьшает жажду и мочеотделение. Длительность эффекта однократной дозы адиурекрина составляет 6—8 часов. Применяют адиурекрин путем втягивания порошка в нос.
Экстракт задней доли гипофиза, выпущенный под названием питуитрина, применяют в акушерской практике для стимуляции родовой деятельности (см. Маточные средства).
Средняя доля гипофиза вырабатывает меланоформный гормон интермедин. Этот гормон регулирует окраску животных, оказывая влияние на распределение пигмента в организме. Имеется предположение, что интермедии оказывает также влияние и на функцию колбочек и палочек сетчатки, улучшая зрение, поэтому его применяют при некоторых заболеваниях глаза (пигментный ретинит). Лечение длительное.
В передней доле гипофиза вырабатываются многие гормоны, имеющие полипептидную природу. К ним относятся гормон роста (соматотроп-ный гормон), гонадотропные гормоны (гонадотропин А стимулирует развитие фолликулов и сперматогенез; гонадотропин Б стимулирует развитие желтого тела и интерстициальной ткани яичек, секретирующей гормоны), лактотропный гормон, тиреотропный гормон, адренокортико-тропный гормон, паротиреотропный гормон, диабетогенный гормон (антагонист инсулина). Гонадотропный гормон вырабатывается у беременных женщин также хорионическими клетками плаценты (хорионический гонадотропин). Выделение хорионического гормона с мочой служит признаком, по которому может быть диагностирована беременность.
В патологии передней доли гипофиза чаще наблюдается гиперфункция, реже — гипофункция.
При увеличении выработки гормона роста развивается гигантизм и акромегалия. Для акромегалии характерно увеличение выступающих частей тела, особенно конечностей (кисти рук, стопы ног). Гормон роста (соматотропный гормон) вызывает усиление роста вилочковой железы, лимфатических узлов селезенки и печени, повышает воспалительный по тенциал тканей и устойчивость к инфекции. Он принимает участие в формировании общего адаптационного синдрома при воздействии неблагоприятных факторов. Многие стороны его действия напоминают те явления, которые вызывает дезоксикортикостерон.
При гипофункции передней доли гипофиза наблюдается отставание в росте (гипофизарный карликовый рост).
Болезнь Иценко-Кушинга зависит как от гиперфункции гипофиза, тан и от нарушения функции коры надпочечников. При этом заболевании наблюдается ожирение в области лица, туловища, нарушение функции половых желез, гипертония, легкая утомляемость.

Рис.69. Больная с синдромом Иценко-Кушинга. Лицо, характерное при сильно развитом синдроме. Уши почти полностью скрыты полнотою щек (по В. Г. Баранову)
Вырабатываемый передней долей гипофиза андренокортикотропный гормон (АКТГ) оказывает стимулирующее действие на функцию коры надпочечников, под влиянием АКТГ в корковом слое надпочечников усиливается выработка гидрокортизона. Таким образом, влияние АКТГ на организм осуществляется через гидрокортизон. В отсутствие надпочечников АКТГ неэффектргвен. В действии АКТГ и кортизона имеется очень много общего: кортизон и АКТГ оказывают противовоспалительное действие, понижая реактивность организма. Под влиянием этих гормонов ослабляется воспалительная реакция, уменьшается выработка антител, подавляется развитие грануляционной ткани. Сами по себе они не оказывают ни бактерицидного, ни антитоксического действия. В связи с этим применение АКТГ и кортизона как противовоспалительных средств целесообразно лишь в тех случаях, когда воспалительная реакция является чрезмерной и представляется для организма опасной. Терапевтический эффект под влиянием АКТГ и кортизона развивается часто в течение суток, реже на 2—5-й день лечения. Применяется АКТГ в основном при тех же болезнях, что и кортизон и его аналоги (см. выше). Терапевтический эффект отличается кратковременностыо. После отмены препарата возможен рецидив.
При лечении АКТГ (как и при лечении кортизоном) отмечаются различные побочные явления. Они выражаются в ожирении лица (лунообразное лицо), ключиц, туловища. Вес больных увеличивается на 25—30%. Содержание холестерина и сахара в крови повышается. Вследствие возникающей хрупкости костей возможны спонтанные переломы. У женщин появляется растительность на лице, нарушается менструальный цикл. Наблюдаются также бессонница, иногда психозы. У детей АКТГ тормозит рост.
Препараты
Питуитрин (Pituitrinum) (см. Маточные средства). Адиурекрин, сухой питуитрин (Adiurecrirmm), ФVIII (Б). Мелкий порошок сероватого цвета. Применяется по 0,03—0,05 г 2—3 раза в день путем втягивания в нос.
Высшая суточная доза: 0,15 г.
Антиастмокрин (Antiasthmocrinum). Состоит из равных частей питуитрина и раствора адреналина 1:1000. Применяется для расслабления спазма бронхов при бронхиальной астме подкожно по 0,5—1 мл.
Маммофизин (Mammophisinum). Содержит питуитрин и экстракт молочной железы лактирующих коров. Применяется для усиления родовой деятельности и остановки маточных кровотечений, при фибромиомах матки по 0,3—0,5 мл подкожно и внутримышечно.
Интермедин (Intermedinum). Белый аморфный порошок, растворимым и воде. Применяется в виде глазных капель (по 3 капли 5% раствора). Растворы интермедина нестойки.
Пролан (Prolanum). Препарат содержащий хорионический гонадо тропный гормон (гонадотропин В) и получаемый из мочи беременных женщин. Серовато-белый порошок, образующий опалесцирующие водные растворы. Активность его измеряется в единицах действия. Выпускается в сухом виде, в стерильных ампулах. Применяется для инъекции при задержке полового развития (инфантилизм) и в некоторых других случаях для стимулирования половой функции у мужчин и женщин.
Сывороточный гонадотропин (гонадотропин А). Получается из сыворотки жеребых кобыл и представляет собой серовато-белый порошок, выпускаемый в ампулах, в стерильном виде. Дозируется в единицах действия. Применяется для инъекций при показаниях, аналогичных предыдущему препарату.
Адренокортикотропный гормон гипофиза (АКТГ) (Corticotropinum). Получается из гипофизов свиней и крупного рогатого скота. Выпускается в специальных флаконах. Растворы готовят перед употреблением в асептических условиях. Вводится внутримышечно по 10 единиц 2—4 раза в день.
АКТГ-цинк-фосфат. Обладает более длительным действием, чем АКТГ, что позволяет вводить его один раз в 1—2 дня.
Пролактин (Prolactinum). Готовится из гипофизов крупного рогатого скота. Применяется в виде водного раствора внутримышечно по 1 мл (1 мл содержит 5 единиц). В послеродовом периоде препарат усиливает лактацию.
|
ПОИСК:
|
© PHARMACOLOGYLIB.RU, 2010-2022
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://pharmacologylib.ru/ 'Библиотека по фармакологии'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://pharmacologylib.ru/ 'Библиотека по фармакологии'