Глава 3. Фармакологическая, или фармакодинамическая, несовместимость
В своей повседневной практической деятельности врач нередко сталкивается с фактами низкой эффективности и даже осложнений, вызванных назначенной медикаментозной терапией. Одной из причин этого может быть неточный подбор лекарственных средств, поверхностная оценка возможных фармакодинамических влияний и, как следствие, проявление фармакологической несовместимости применяемого комплекса лекарственных веществ. В силу этого мысль о возможности фармакологической несовместимости избранных для лечения медикаментов никогда не должна покидать врача. Тем более, что эта возможность может быть правильно оценена и точно взвешена только самим врачом и только в конкретном клиническом случае.
Физическая и химическая несовместимость предполагают непосредственное взаимодействие компонентов лекарственной композиции друг с другом. В результате этого взаимодействия лекарственные вещества изменяют свою физическую или химическую природу, то есть теряют ту неповторимую молекулярную индивидуальность, которая и обеспечивала их лекарственное влияние.
Иначе обстоит дело при несовместимости фармакологической. В этом случае исключается прямое, непосредственное взаимодействие ингредиентов друг с другом. Фармакологическая несовместимость предполагает столкновение и изменение не самих лекарственных веществ, а их фармакологического действия. При фармакологической несовместимости реализуются антагонистические влияния лекарственных средств на определенные структурные и функциональные системы организма. Именно поэтому взаимная инактивация фармакологических эффектов (а не лекарственных веществ) получила название функционального антагонизма. Само собой разумеется, что и функциональный антагонизм в конечном счете также зиждется на химических и физико-химических реакциях. Однако эти реакции, протекающие в тканях организма на субклеточном уровне, происходят опять-таки не между самими лекарственными веществами, а между лекарственными веществами и функциональными системами клеток. Суть этих реакций еще не всегда ясна, что во многом затрудняет объяснение механизмов функционального антагонизма.
Фармакологическая несовместимость многообразна. В настоящее время различают прямой и косвенный, односторонний и двусторонний, а также частичный функциональный антагонизм.
Прямой, или истинный, антагонизм лекарственных веществ можно было бы назвать односистемным, так как при этом различные действия лекарственных веществ реализуются в пределах одной и той же системы. Примером этого может быть лечение атропином отравления мухоморами. Грибной яд мускарин возбуждает М-холинореактивные системы, а атропин действует прямо противоположно, блокируя их. Антагонистичными являются и сочетания адренолитических нейролептиков (производные фенотиазина, бутерофеноны, алкалоиды раувольфии) с ингибиторами МАО. Дело в том что указанные нейролептики либо связываются с адренергическими рецепторами (блокируют их), либо резко снижают их чувствительность к адреналину. В этих условиях адреналин, сохраненный ингибиторами МАО, практически лишается субстрата воздействия.
При косвенной фармакологической несовместимости лекарственных веществ предполагается, что они действуют в пределах различных структур, но опять-таки - с противоположным эффектом. Токсические дозы стрихнина нитрата функционально "замыкают" вставочные нейроны спинного мозга, вызывая тем самым судорожные приступы. Кураре (и другие миорелаксанты), блокируя проводимость мионевральных синапсов, прекращают судороги, вызванные стрихнином. Нецелесообразно вводить в одном шприце атропина сульфат с промедолом из-за уменьшения анальгезирующего действия промедола под влиянием атропина.
Несовместимо введение атропина сульфата и с барбамилом (амиталнатрием), так как под воздействием атропина уменьшается снотворный эффект барбамила. Нельзя вводить аминазин с адреналина гидрохлоридом, поскольку первый снижает сосудосуживающее влияние второго. Вследствие фармакологического антагонизма несовместимы и папаверина гидрохлорид с прозерином.
При двусторонней фармакологической несовместимости эффекты веществ взаимно ослабляются независимо от очередности их приема. Этот вид антагонизма особенно демонстративен в группе веществ, возбуждающих и угнетающих центральную нервную систему. Например, при отравлении снотворными происходит насильственное развитие торможения в коре и подкорке, угнетаются центры продолговатого мозга. Для лечения используются коразол, препараты кофеина, фенамин. Эти вещества ослабляют процесс торможения, возбуждают корковые структуры, стимулируют центры продолговатого мозга. В условиях предварительного приема возбуждающих средств эффект снотворных резко ослабляется, что подтверждает двусторонность антагонизма указанных средств.
Иначе обстоит дело при антагонизме одностороннем. В этом случае применение одного лекарственного вещества исключает возможность последующего действия другого. Так, например, симпатолитин, блокирующий α-адренореактивные системы, полностью устраняет эффекты норадреналина и прессорные влияния адреналина. Даже умышленное дополнительное введение веществ, возбуждающих адренореактивные системы, на фоне предварительного введения симпатолитина не будет сопровождаться повышением артериального давления. Тем самым подтверждается односторонняя фармакологическая несовместимость указанных веществ.
И, наконец, о частичном антагонизме. Под этим термином понимают такое явление, когда одно из веществ нивелирует не все, а только отдельные эффекты другого вещества. Например, при лечении шока широко применяется морфина гидрохлорид, который, снимая явления перевозбуждения центральной нервной системы, угнетает заодно и дыхательный центр, что нежелательно. Одновременное введение атропина сульфата предупреждает угнетение дыхательного центра, не снижая противошокового влияния морфина на головной мозг.
Примером частичного антагонизма является так называемый синерго-антагонизм. Под этим термином понимают такое явление, когда комбинируемые лекарственные вещества синергичны в одних своих эффектах и антагонистичны в других. Явление синерго-антагонизма может иметь положительное значение для медицинской практики. Так, например, установлено, что метамизил - центральный холинолитик транквилизирующего действия - усиливает обезболивающий эффект морфина, но в то же время ослабляет возбуждение ядер блуждающего нерва, вызываемое морфином. Поэтому при сочетанном применении морфина с метамизилом наблюдается выраженное и продолжительное болеутоляющее действие, лишенное таких, характерных для морфина, неприятных явлений, как брадикардия и спазм гладкой мускулатуры внутренних органов. Явление синерго-антагонизма широко используют в виде комбинирования антибиотиков и противотуберкулезных препаратов с витаминами. Клинические наблюдения показали, что при сочетанном лечении острой пневмонии стрептомицином и аскорбиновой кислотой не только заметно снижается токсичность антибиотика, но и достоверно улучшается динамика рентгенологических, лабораторных и клинических показателей. Аналогичные результаты (снижение числа токсических проявлений и получение добавочного терапевтического эффекта) отмечаются при комбинировании противотуберкулезных препаратов с пиридинсодержащими витаминами: никотиновой кислотой и пиридоксином. По сути, широко распространенное назначение кортикостероидных препаратов под защитой антибиотиков также зиждется на феномене синерго-антагонизма.
Приведенные данные не только иллюстрируют различные виды фармакологической несовместимости, но и показывают возможности использования ее медицинской практикой, особенно при разнообразных отравлениях. В этом аспекте может быть рассмотрено "пробуждающее" действие коразола, кофеина, фенамина при отравлениях наркотиками и снотворными и при передозировке наркозных средств. Примером лечебного использования фармакологически несовместимых средств является микстура Павлова, состоящая из бромидов и кофеина. По мнению самого И. П. Павлова, кофеин и бромиды являются для центральной нервной системы двумя противоположно действующими пусковыми рычагами. "То меняя силу одного, - писал И. П. Павлов, - то пуская в ход другой рычаг, мы имеем шансы поставить нарушенные процессы на прежнее место, в правильные соотношения".
Однако значительно чаще фармакологическая несовместимость не помогает, а мешает в практической деятельности врачу.
Рассмотрим некоторые примеры фармакологической несовместимости, которые можно наблюдать при назначении нейротропных и сердечных средств, витаминов и антибиотиков.
Известно, что аминазин усиливает действие наркозных, снотворных и анальгетических средств. На этом основании комбинации их с аминазином в последнее время широко применяются у онкологических больных. Однако, если не уменьшать дозы этих компонентов, то такие сочетания следует признать нерациональными, так как удлинение болеутоляющего эффекта сопровождается значительным угнетением дыхательного центра и заметной гипоксией, что отрицательно сказывается на состоянии больного. Кроме того, при сочетании снотворных и аминазина отмечается нежелательное снижение диуреза, зависящее от уменьшения обратного всасывания жидкости канальцевым аппаратом почки.
Аминазин не следует назначать и больным с сердечно-сосудистыми заболеваниями, получающим гликозидсодержащие препараты. Дело в том, что аминазин снижает силу действия сердечных гликозидов. Кроме того, под его влиянием понижается систолическое и диастолическое артериальное давление, появляется тахикардия, возможна ишемия миокарда. Аминазин не следует давать тем больным, которые одновременно с сердечными гликозидами получают ртутные диуретики и глюкозу. Повышая уровень фибриногена, аминазин создает предпосылки к тромбозам, а сердечные гликозиды, глюкоза и ртутные диуретики, также усиливающие свертываемость крови, потенцируют этот отрицательный эффект. Все эти явления крайне нежелательны и должны учитываться не только терапевтами, но и психиатрами.
Аминазин часто используют как компонент потенцированного наркоза: он ускоряет расслабление скелетной мускулатуры. Применение его с этой целью нельзя признать целесообразным по той причине, что именно при потенцированном наркозе анестезиологи нередко вынуждены прибегать к введению норадреналина для повышения артериального давления; адренолитический характер аминазина препятствует действию норадреналина.
Фармакологически несовместимы антидепрессанты - ингибиторы МАО со многими средствами, применяемыми в анестезиологий. В силу механизма действия они уменьшают эффективность анестетиков, усугубляют их отрицательный эффект (коллапс, остановка сердца), удлиняют апноэ, вызываемое миорелаксантами, а также ослабляют или извращают действие анальгетиков и симпатолитических нейролептиков, транквилизаторов и ганглиоблокаторов. Учитывая, что ингибиторы МАО обладают кумулятивным действием, их следует отменять за 10-14 дней до операции.
Табл. 2 предупреждает об опасностях сочетания некоторых психофармакологических средств.
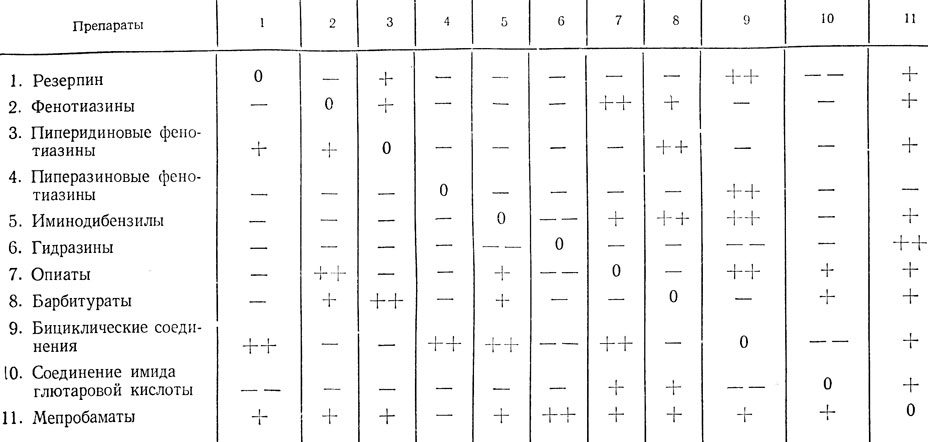
Таблица 2. Рациональные и нерациональные сочетания психотропных средств
Условные обозначения: ++ очень хорошее сочетание ввиду потенцирующего действия и взаимного исключения побочных явлений. + хорошее сочетание, характеризующееся усилением неспецифического седативного эффекта. - возможны отрицательные результаты при сочетании выраженных побочных явлений или взаимно исключающие специфическое психотропное действие. -- очень опасная комбинация, вызывающая тяжелые побочные явления.
Фармакологически несовместимым является рекомендуемое для лечения шока сочетание морфина с кофеином или морфина с адреналином. Кофеин препятствует угнетению центральной нервной системы морфином и тем самым снижает противошоковый и болеутоляющий эффект морфина, промедола и фенадона. Поэтому, возможно, ослабляет болеутоляющий эффект морфина и адреналин.
Эффективность морфина снижается и бромидами, которые усиливают тормозной процесс в коре головного мозга, в то время как морфин ослабляет его.
Известно, что пациентам, страдающим бессонницей (особенно пожилым), рекомендуют воздерживаться от кофеинсодержащих напитков (чая, кофе, какао) после или перед приемом снотворных. Менее известен тот факт, что снотворный эффект заметно укорачивается также и тиамином (витамином В1), который подобно кофеину усиливает корковый раздражительный процесс, хотя и не так интенсивно.
Интересно, что столь широко назначаемые всеми практическими врачами одновременно седативно действующие препараты валерианы и сердечных гликозидов оказываются фармакологически несовместимыми. Дело в том, что после приемов препаратов валерианы активность таких гликозидов, как строфантин К, нериолин, цимарин, падает примерно вдвое. Больным, страдающим одновременно диабетом и сердечной слабостью, нельзя назначать параллельно инсулин и сердечные гликозиды. При этом ухудшаются показатели ЭКГ и повышается уровень сахара в крови.
Сульфаниламидные препараты широко используются в практической медицине. Успех сульфаниламидной терапии подчас решает судьбу больного. Поэтому заслуживают внимания даже те немногочисленные случаи нерациональных сочетаний, которые могут снизить ожидаемый от сульфаниламидов успех.
Истинно фармакологически несовместимыми с сульфаниламидами являются либо производные парааминобензойной кислоты (ПАБК), либо вещества, конкурирующие с ПАБК. Отсюда понятно, что сульфаниламиды и ПАБК будут взаимно ослаблять эффективность друг друга. По той же причине в период лечения сульфаниламидами противопоказано назначение мазей, содержащих анестезин, глазных капель с дикаином, а также производить новокаиновые блокады (все эти вещества - производные ПАБК).
Успеху сульфаниламидной терапии могут препятствовать вещества, не только снижающие эффект сульфаниламидов, но и повышающие их токсичность. К последним могут быть отнесены серусодержащие препараты, резко усиливающие образование сульфметгемоглобина, и без того образуемого сульфаниламидами. Амидопирин, метилтиоурацил, бутадион, ПАСК, тибон, левомицетин, аминазин сами по себе угнетают функции белого кровяного ростка. Поэтому их не следует назначать во время лечения сульфаниламидами, так как они увеличивают возможность развития сульфаниламидного агранулоцитоза. Отсюда следует считать фармакологически несовместимым совместное назначение врачами амидопирина и сульфаниламидных препаратов при лечении катара верхних дыхательных путей. У этой несовместимости есть и другой аспект. Жаропонижающие, снотворные и другие вещества, понижающие окислительные процессы, уменьшают и задерживают выработку антител в организме. Тем самым снижается иммунобиологическая реактивность организма, а в этих условиях, как известно, снижается и лечебная эффективность сульфаниламидных препаратов.
Нерациональным следует считать и назначение (при подготовке к операции) профилактического курса сульфаниламидных препаратов одновременно с витаминами С, Р и К. Сульфаниламиды понижают свертываемость крови и тем самым сводят на нет эффект назначения витаминов.
Нерационально также сочетание антидиабетических сульфаниламидов с другими гипогликемизирующими средствами (бутадион, ипразид), а также с алкоголем. Это часто приводит к гипогликемической коме, которая может осложниться инсультом.
Очень серьезным осложнением лекарственной терапии является изменение функционирования свертывающей и противосвертывающей систем крови. Обилие тромбоэмболических заболеваний (инсульты, инфаркты миокарда и легких, тромбофлебиты) вызывает необходимость в широком применении антикоагулянтов. Вместе с тем, антикоагулянты фармакологически совместимы далеко не со всеми медикаментами (табл. 3)

Таблица 3. Некоторые результаты одновременного назначения антикоагулянтов и других лекарств
Последние годы показали, что в химиотерапии пальма первенства принадлежит антибиотикам. Наиболее эффективным оказалось комбинирование антибиотиков, различных по своей природе и механизмам действия. Сочетание антибиотиков предполагает замедление развития резистентных штаммов микроорганизмов, облегчение борьбы со смешанной инфекцией и, наконец, повышение эффективности действия за счет потенцирования, достигаемого одновременным воздействием на различные стороны жизнедеятельности микробов. Практика доказала все преимущества комбинированной антибиотикотерапии. Вместе с тем сочетанное применение антибиотиков является подчас фармакологически несовместимым и влечет за собой резкое усиление токсических влияний.
Например, при одновременном применении стрептомицина с неомицинами (неомицин, колимицин, фрамицин, мономицин) усиливается ототоксический эффект стрептомицина, учащаются случаи необратимых дегенеративных изменений слухового нерва. У больных с патологией печени сочетанное применение стрептомицина с тетрациклинами осложняется жировой инфильтрацией печени вследствие блокирования важнейших ферментных систем (тетрациклины угнетают процессы окислительного фосфорилирования, а стрептомицин снижает активность ксантиноксидазы). Суммарное действие больших количеств стрептомицина и пенициллина в результате взаимного усиления токсического влияния на миокард резко снижает его сократительную активность. Заслуживает внимания и тот факт, что стрептомицин повышает токсичность дыхательных аналептиков. Лобелии и цититон, введенные на фоне стрептомицина, угнетают хеморецепторы синокаротидной зоны.
Усиление токсичности отмечено и при одновременном применении циклосерина и левомицетина. В некоторых случаях при этом развивается энцефалит или появляется психомоторное возбуждение, а иногда, наоборот, депрессия.
Одновременное введение пенициллина и мицерина вызывает патологическое повышение свертываемости крови, что может быть причиной развития тромбофлебитов. Учитывая это, антибиотики внутривенно вводят лишь в больших разведениях да и то капельным методом. Не получили клинической апробации сочетания пенициллина с эритромицином и тетрациклинами.
Недопустима также комбинация левомицетина с ристомицином. Оба эти антибиотика оказывают неблагоприятное влияние на белый кровяной росток; при их сочетанном применении развивается токсическая лейкопения, которая может осложниться еще и тромбоцитопенией.
Наряду со взаимным усилением токсичности может наблюдаться и взаимное ослабление эффективности антибиотиков. Классическим примером этого является комбинированное применение пенициллина и левомицетина. По данным некоторых авторов, при лечении одним пенициллином больных пневмококковым менингитом смертность составила 30%, а при сочетанном применении пенициллина и левомицетина смертность возрастала до 79%. К снижению эффективности как в опыте, так и в клинике привела также комбинация пенициллина, левомицетина и хлортетрациклина. Взаимное ослабление эффективности пенициллиновых и тетрациклиновых антибиотиков пытаются объяснить тем, что пенициллины активны лишь по отношению к размножающимся микроорганизмам, а тетрациклины очень быстро производят бактериостатический эффект. Также следует учитывать, что при совместном назначении антибиотиков может развиваться перекрестная устойчивость различных штаммов бактерий к используемым препаратам, как, например, при следующих сочетаниях:
1) тетрациклиновые антибиотики, олететрин (сигмамицин, тетраолеан); 2) пенициллин, феноксиметилпенициллин, бициллин; 3) эритромицин, олеандомицин, линкомицин; 4) оксациллин, метициллин, клоксациллин; 5) неомицин, мономицин, канамицин, частично стрептомицин; 6) нитрофурановые препараты: фурацилин, фурадонин, солафур и др.
Перекрестная устойчивость возбудителей объясняется тем, что препараты, входящие в каждую из указанных групп, либо химически, либо биологически родственны между собою. Поэтому при отсутствии действия одного препарата неактивны и другие члены данной группы.
Сведения относительно эффективности сочетаний антибиотиков между собой приводятся в табл. 4.

Таблица 4. Эффективность применения сочетаний двух антибиотиков
Примечание: +++ и ++ сочетание рекомендуется, + допустимо, ± маложелательно (возможен антагонизм), - недопустимо.
На эффективность антибиотикотерапии могут оказать влияние и некоторые другие медикаментозные факторы. Так, установлено, что препараты щитовидной железы, способствуя более быстрому выделению антибиотиков из организма, укорачивают их действие и снижают тем самым лечебную ценность. Наоборот, сочетание антибиотиков, угнетающих микрофлору кишечника, с сульфаниламидными препаратами резко повышает величину бактериостатического эффекта, но одновременно значительно ускоряет развитие дисбактериоза (кандидамикоз).
Частные случаи несовместимости антибиотиков с лекарственными веществами приведены в табл. 5.

Таблица 5. Главнейшие фармакологические несовместимости антибиотиков с некоторыми лекарственными препаратами
В борьбе с токсическим действием антибиотиков и противотуберкулезных препаратов успешно применяют витамины, главным образом компоненты группы В (тиамин, никотиновая и пантотеновая кислоты, пиридоксин).
Последние годы ознаменовались бурным развитием витаминотерапии. Высокая биологическая активность этих веществ, их практическая нетоксичность и в немалой мере то обстоятельство, что витамины вырабатываются пищевой промышленностью, привели к необычайно широкому и фактически бесконтрольному назначению их.
Вместе с тем именно в силу своей высокой биологической активности витамины не могут быть безразличны для человеческого организма. Как и другие лекарственные вещества, они могут оказаться фармакологически несовместимыми между собой и с другими лекарственными веществами.
Между витаминами может наблюдаться и односторонний и двусторонний функциональный антагонизм. Двусторонний функциональный антагонизм установлен между тиамином и никотиновой кислотой (витамины B1 и РР), а также между ретинолом и кальциферолом (А и D).
Об этом свидетельствуют следующие факты. Больным вводили тиамин по поводу анорексии, депрессии, анемии, заболеваний желудка. После трехнедельного курса инъекций было отмечено появление типичных признаков пеллагры. Многие больные, леченные большими дозами тиамина по поводу бери-бери (авитаминоз B1), излечились от этого страдания, но заболели пеллагрой (авитаминоз РР). И наоборот, в экспериментах и клинических наблюдениях установлено, что введение избытка никотиновой кислоты вызывает недостаточность тиамина или усиливает наличные признаки В1-гиповитаминоза.
Аналогичные взаимоотношения описаны между витаминами А и D: при употреблении больших количеств китовой печени, содержащей витамин А, развиваются проявления острой D-витаминной недостаточности; напротив, при профилактическом или лечебном введении неумеренных количеств D-витаминных препаратов организм страдает от недостатка витамина А. Это последнее обстоятельство следует особенно учитывать в педиатрической практике.
Однако значительно чаще между витаминами наблюдается явление одностороннего антагонизма. Принципиально оно заключается в том, что при назначении лечебных доз одного из витаминов нарушается обмен других витаминов.
Так, например, при введении избытка рибофлавина (B2), пиридоксина (B6) и аскорбиновой кислоты (C) нарушается обмен никотиновой кислоты (PP). Этот факт особенно важен потому, что никотиновая кислота играет немаловажную роль в сохранении нормальной деятельности центральной нервной системы, сердечно-сосудистой системы и желудочного-кишечного тракта.
Избыток одних витаминов вызывает нарушение обмена одновременно нескольких других. Например, введение больших терапевтических доз никотиновой кислоты нарушает обмен тиамина (В1) и пантотеновой кислоты. При введении избыточного количества ретинола(А) страдает обмен витаминов C, D, E и K. В этом случае особенно опасно нарушение обмена витаминов C и K, так как даже незначительное снижение содержания их в организме немедленно сказывается на свертываемости крови.
Поскольку в клинической практике часто применяют витамины B1 и B12, важно знать те нарушения которые вызывает чрезмерное содержание их. Назначение больших доз тиамина сопровождается нарушением обмена никотиновой кислоты (PP), пиридоксина (В6), рибофлавина (B2) и аскорбиновой кислоты (C). То же самое отмечается и при назначении кокарбоксилазы (коферментная форма тиамина), которую назначают в настоящее время очень часто. Значительные изменения витаминного обмена наблюдаются и при передозировке цианокобаламина (B12). При этом нарушаются обмен тиамина (B1), рибофлавина (B2) и фолиевой кислоты, которая как известно, является одним из важнейших регуляторов гемопоэза.
Несмотря на то что эти факты хорошо известны, в продаже есть большое количество витаминных препаратов, включающих витамины A, B1, B2, и C. Применение таких поливитаминов приносит мало пользы. Истинные поливитаминные препараты должны содержать не 3-4 витамина, а по крайней мере разумно обоснованную и физиологически оправданную группу их. В этом отношении отвечает требованиям "В-комплекс", выпускаемый фирмой "Польфа" (Польская Народная Республика) по советской рецептуре, или новые отечественные препараты "Декамевит" и "Геротон".
Явления фармакологической несовместимости наблюдаются не только между витаминами, но и между витаминами и другим фармакологическими препаратами.
Несовместимо, например, сочетание витамина А с препаратами щитовидной железы. Витамин A - это своеобразный антагонист тироксина, он уменьшает усиливающее действие тироксина на обмен веществ, тормозит выделение тиреотропного гормона передней долей гипофиза. Тиамин фармакологически несовместим с дигидроэрготамином и другими адрено- и симпатолитическими веществами, так как препятствует реализации их гипотензивного действия. Витамин К (витамин коагуляции) фармакологически несовместим с ацетилсалициловой кислотой или натрия салицилатом, которые подавляют синтез протромбина и тромбопластина в печени, то есть являются антикоагулянтами. В процессе пенициллинотерапии противопоказано назначение витаминов C, P, K и B12. Как и сам пенициллин, все они усиливают свертываемость крови и такая комбинация может обусловить развитие массивных тромбоэмболических процессов в организме. Наконец, фармакологически несовместимо сочетание никотиновой кислоты с назначаемым в целях родоускорения питуитрином, так как никотиновая кислота снижает тонус матки.
В табл. 6, 7, и 8 приводятся наиболее важные случаи несовместимости витаминов между собой и с другими лекарственными веществами.

Таблица 6. Несовместимость водо- и жирорастворимых витаминов

Таблица 7. Несовместимость витаминов при длительном применении их

Таблица 8. Несовместимость витаминов с некоторыми лекарственными веществами
|
ПОИСК:
|
© PHARMACOLOGYLIB.RU, 2010-2022
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://pharmacologylib.ru/ 'Библиотека по фармакологии'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://pharmacologylib.ru/ 'Библиотека по фармакологии'